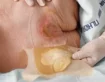
تأثیر سیگار کشیدن بر فازهای مختلف ترمیم زخم: مروری بر مکانیسمهای آسیبزا و پیامدهای بالینی
چکیده
سیگار کشیدن بهعنوان یک عامل خطر مستقل، تمامی فازهای ترمیم زخم (هموستاز، التهابی، تکثیری و بازسازی) را مختل میکند. نیکوتین، مونوکسید کربن و سایر ترکیبات سمی دود سیگار با ایجاد وازوکانستریکشن عروقی، اختلال در عملکرد سلولهای ایمنی و کاهش سنتز کلاژن، روند بهبود را بهطور سیستماتیک تحت تأثیر قرار میدهند. مطالعات نشان میدهند سیگاریها تا ۲ برابر بیشتر از غیرسیگاریها در معرض عوارضی مانند عفونت، نکروز بافتی و بازشدن زخم پس از جراحی هستند. این مقاله با استناد به شواهد علمی، مکانیسمهای آسیبزای سیگار در هر فاز ترمیم و راهکارهای مدیریتی را بررسی میکند.
مقدمه
ترمیم زخم فرآیندی پویا شامل چهار فاز همپوشان است:
۱. هموستاز (دقیقه تا ساعت اول)
۲. التهابی (ساعت ۱ تا روز ۵)
۳. تکثیری (روز ۳ تا ۳ هفته)
۴. بازسازی (۳ هفته تا ۱ سال).
سیگار کشیدن با بیش از ۷۰۰۰ ترکیب شیمیایی—بهویژه نیکوتین، مونوکسید کربن (CO) و سیانید هیدروژن—این تعادل ظریف را از طریق مکانیسمهای زیر تخریب میکند:
- کاهش اکسیژنرسانی بافتی (هیپوکسی)
- مهار آنژیوژنز
- اختلال در عملکرد نوتروفیلها و ماکروفاژها
- افزایش استرس اکسیداتیو (Sørensen, 2012).

🔬 تأثیر سیگار بر فازهای ترمیم زخم
۱. فاز هموستاز
- مکانیسم آسیب:
نیکوتین با تحریک گیرندههای نیکوتینیک استیلکولین (nAChR) موجب انقباض عروق خونی و کاهش جریان خون موضعی میشود. همزمان، مونوکسید کربن هموگلوبین را به کربوکسیهموگلوبین تبدیل کرده و ظرفیت حمل اکسیژن را تا ۱۵٪ کاهش میدهد (Silverstein, 1992). - پیامد بالینی:
تشکیل لختههای ناپایدار، افزایش خطر خونریزی ثانویه و تأخیر در شروع فاز التهابی.
۲. فاز التهابی
- مکانیسم آسیب:
- نیکوتین فعالیت نوتروفیلها را مهار کرده و توانایی فاگوسیتوز باکتریها را کاهش میدهد (Kalantar et al., 2020).
- سیانید هیدروژن سنتز سایتوکاینهای التهابی (مانند TNF-α و IL-1β) را مختل میکند (Arnold et al., 2017).
- پیامد بالینی:
افزایش ۳ برابری عفونت زخم و تأخیر در پاکسازی بافت مرده (Sørensen et al., 2003).
۳. فاز تکثیری
- مکانیسم آسیب:
- کاهش آنژیوژنز: نیکوتین بیان فاکتور رشد اندوتلیال عروقی (VEGF) را سرکوب میکند (Freiman et al., 2004).
- اختلال سنتز کلاژن: سیگار تولید کلاژن نوع I و III را ۳۰-۴۰٪ کاهش داده و فعالیت فیبروبلاستها را مهار میکند (Wong et al., 2016).
- پیامد بالینی:
تشکیل بافت دانهبندی ضعیف، افزایش خطر بازشدن زخم پس از جراحی و ترمیم ناقص.
۴. فاز بازسازی
- مکانیسم آسیب:
سیگار تعادل بین ماتریکس متالوپروتئینازها (MMPs) و مهارکنندههای آنها (TIMPs) را برهم زده و موجب تجزیه بیشازحد کلاژن میشود (Mani et al., 2019). - پیامد بالینی:
تشکیل اسکارهای هیپرتروفیک، کاهش استحکام بافت تا ۵۰٪ و افزایش خطر فتق جراحی (Knuutinen et al., 2002).

- 🚭 قطع مصرف سیگار پیش از جراحی : حداقل ۴ هفته پیش از عمل جراحی ، بهبود چشمگیری در میکروسیرکولاسیون بافتی ایجاد میکند. این مدت زمان برای بازسازی ذخایر اکسیژن مویرگی و بازیابی عملکرد نوتروفیلهای سرکوبشده توسط نیکوتین ضروری است ، بهطوریکه مطالعات کاهش پنجاه درصدی عوارض پوستی پساز ۲۸ روز ترک را گزارش میدهند.
- 🩹 مدیریت زمانبندی جایگزینهای نیکوتین : استراتژی استفاده از چسبها یا آدامسهای نیکوتین باید پس از بسته شدن اولیه زخم انجام شود. این رویکرد از تشدید وازوکانستریکشن ناشی از نیکوتین در فاز حساس هموستاز جلوگیری میکند، درحالی که علائم ترک را کنترل مینماید.
- 🌡️ تقویت اکسیژناسیون بافتی : در موارد زخم های پیچیده با هیپوکسی مقاوم ، اکسیژن درمانی هایپرباریک (HBOT) با افزایش فشار جزئی اکسیژن تا ۲۰ برابر ، هم سنتز کلاژن را تحریک میکند و هم اثرات سمی مونوکسید کربن را خنثی مینماید. این روش به ویژه در بیماران دیابتی با نقص آنژیوژنز ، نتایج بالینی معنا داری نشان داده است.
| پیامد بالینی | افزایش خطر در سیگاریها | منبع مطالعه |
|---|---|---|
| نکروز پوستی پس جراحی | ۳.۵ برابر | Sorensen, 2003 |
| عفونت زخم | ۲.۸ برابر | Myles et al., 2002 |
| ترمیم ناقص زخم مزمن | ۲.۱ برابر | Wong et al., 2016 |
راهکارهای مدیریتی
۱. قطع سیگار ۴-۶ هفته پیش از جراحی: بهبود اکسیژنرسانی و عملکرد نوتروفیلها (Thomsen et al., 2010).
۲. درمان جایگزین نیکوتین (NRT): استفاده از آدامس یا چسب نیکوتین پس از جراحی (نه پیش از آن) برای کاهش عوارض.
۳. اکسیژن درمانی هایپرباریک: جبران هیپوکسی ناشی از CO در زخمهای بحرانی (Feldmeier, 2003).
نتیجهگیری
سیگار کشیدن با ایجاد هیپوکسی بافتی، سرکوب ایمنی و اختلال در سنتز ماتریکس خارج سلولی، یک تهدید چندوجهی برای ترمیم زخم محسوب میشود. مدیریت مؤثر شامل ترکیبی از قطع سیگار، پایش اکسیژن بافتی و درمانهای کمکی (مانند HBOT) است. جراحان باید غربالگری و مشاوره سیگار را جزئی ضروری از پروتکلهای پیشازجراحی قرار دهند.
متخصصان و پزشکان با سابقه ، ما را توصیه می کنند
متخصصان و پزشکان متعهد ، همواره جهت دریافت خدمات درمانی دقیق و قابل اعتماد ، ما را توصیه می کنند . همین امروز از بهترین کلینیک درمان زخم مشهد ، خدمات درمانی را دریافت کنید .
منابع
- Sørensen, L. T. (2012). Wound Healing and Infection in Surgery: The Pathophysiological Impact of Smoking. Annals of Surgery.
- Silverstein, P. (1992). Smoking and wound healing. American Journal of Medicine.
- Wong, L. S. et al. (2016). The effects of smoking on wound healing. International Wound Journal.
- Thomsen, T. et al. (2010). Effect of preoperative smoking cessation interventions on postoperative complications. Cochrane Database of Systematic Reviews.
- Knuutinen, A. et al. (2002). Collagen synthesis in smokers. British Journal of Dermatology.
- Feldmeier, J. J. (2003). Hyperbaric oxygen therapy and delayed radiation injuries. Undersea & Hyperbaric Medicine.